Найпоширенішими симптомами ГРВІ є:
Додаткові симптоми можуть включати:
Кашель, який виникає під час ГРВІ, зазвичай є не настільки сильним, якщо порівнювати його з тим, що виникає під час захворювання на грип. Кашель та підвищення температури вказують на вищу ймовірність грипу в дорослих. Деякі віруси, які спричиняють ГРВІ, можуть взагалі не викликати появи симптомів. Колір слизу, який хворі відкашлюють із нижніх дихальних шляхів (мокротиння), може відрізнятись або змінюватися від прозорого до жовтого та зеленого. Колір слизу не вказує, що саме є причиною інфекції – бактерії чи вірус.
Зазвичай ГРВІ починається із відчуття втомлюваності, ознобу, чхання та головного болю. Додаткові симптоми, такі як нежить і кашель, з'являються протягом двох і більше днів. У типових випадках симптоми стають найінтенсивнішими за два-три дні після початку інфекції, та зникають, як правило, на сьомий-десятий день (проте можуть тривати аж до трьох тижнів). Кашель продовжується протягом періоду понад десять днів у 35-40% випадків, якщо хворіють діти (у 10% дітей, хворих на ГРВІ, може тривати понад 25 днів).
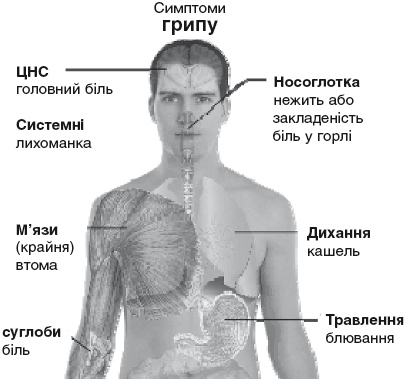
Малюнок. Основні симптоматичні прояви грипу.
При появі перших симптомів грипу хвора людина обов'язково повинна залишатися вдома, щоб не провокувати ускладнення власної хвороби і не наражати інших людей на небезпеку, смертельну для деяких із них. Такими симптомами є:
Маючи будь-який із цих симптомів, не варто виходити з дому навіть заради візиту до лікаря, його слід викликати додому. Призначене лікарем симптоматичне лікування у домашніх умовах може бути достатнім для одужання. Якщо стан хворого не погіршується, необхідно продовжувати лікування вдома до повного зникнення симптомів.
Якщо стан хворого погіршується, не варто зволікати із госпіталізацією, оскільки тепер під загрозою перебуває його життя. Необхідно викликати швидку медичну допомогу, якщо виявлені будь-які з цих симптомів:
Продовжувати лікування вдома за наявності цих симптомів небезпечно. Затримка із госпіталізацією може призвести до смерті хворого.
Гострі риносинуїти (ГРС) належать до групи гострих респіраторних захворювань (ГРЗ). ГРЗ, у свою чергу, являють собою збірну групу захворювань, які спричиняють різні чинники, але поєднані на основі спільності патогенезу та клініки. Гострий риносинуїт етіопатогенетично, у переважній більшості випадків, пов'язаний з гострими респіраторними вірусними інфекціями (ГРВІ) – ГРЗ, спричиненими вірусами. До ГРВІ належать хвороби, при яких ураження дихальної системи є провідним синдромом.
Гострий риносинуїт можна визначити як запалення слизової оболонки порожнини носа і приносових пазух, яке призводить до виникнення певних клінічних ознак і симптомів. Усі симптоми умовно можна розділити на кілька груп: суб'єктивні прояви (скарги), об'єктивні прояви, які виявляються при рино-, фарингоскопії, ендоскопічному, радіологічному обстеженні, дані лабораторних досліджень. Використання тих чи інших методів діагностики ГРС та інтерпретацію отриманих даних залежно від рівня надання медичної допомоги, регламентує ряд регуляторних документів, зокрема державні стандарти надання медичної допомоги, а також рекомендації EPOS – Європейського меморандуму з лікування риносинуїту і поліпозу носа (остання редакція – у 2012 р.).
Таблиця. Суб'єктивні прояви (симптоми) риносинуїту, важливі для діагностики (за рекомендаціями IDSA, 2012).
| Великі симптоми | Малі симптоми |
|---|---|
| Біль або розпирання в ділянці обличчя (ураженої пазухи) | Біль голови |
| Порушення носового дихання | Втомлюваність |
| Стікання виділень по задній стінці глотки | Неприємний запах з рота |
| Порушення нюху | Біль зубів |
| Слизисто-гнійні виділення з носа | Кашель |
| Гарячка | Біль вуха/відчуття повноти у вусі |
Діагноз РС встановлюється за наявності у хворого 2 або більше великих або 1 великого та 2 або більше малих симптомів. Аналіз і оцінка суб'єктивних проявів захворювання особливо актуальні для лікарів, спеціалістів загальної практики-сімейної медицини, педіатрів, терапевтів, оскільки їх практика є основою у діагностиці ГРС.
Дифтерія – гостре антропонозне інфекційне захворювання з крапельним механізмом передавання збудника, що характеризується ураженням дихальних шляхів та ротоголотки, рідше – шкіри, з розвитком фібринозного (дифтеритичного) запалення у місці проникнення збудника, а також токсичним ураженням серцево-судинної й нервової систем, а також нирок). Інкубаційний період дифтерії триває від 2 до 10 днів.
Відповідно до Міжнародної класифікації хвороб X перегляду (МКХ - 10), дифтерію поділяють на наступні форми:
Окрім цього, існують класифікації, що традиційно використовуються у вітчизняній медицині.
Головним критерієм тяжкості є ступінь токсикозу. Критерії оцінки токсикозу однакові при дифтерії мигдаликів і глотки, але дещо відрізняються при інших формах – дифтерії переднього відділу носа, дифтерійного ларинготрахеїту та дифтерії іншої локалізації.
Частіше проходить під діагнозом «Носійство C. diphtheriae». Клінічні прояви, як місцеві, так і загальні, практично відсутні. Біль в горлі не турбує. Самопочуття хворого не порушене. Ця клінічна форма може бути виявлена при призначенні відповідного бактеріологічного дослідження, що спостерігається при обстеженні спалахів захворювання.
Характеризується незначним токсикозом: невеликою загальною слабкістю, температура тіла протягом усієї хвороби може залишатися нормальною або субфебрильною. Порушень гемодинаміки немає. Місцеві зміни – переважно катаральні, у деяких випадках – острівчасті, рідко – локалізована плівчаста форма дифтерії піднебінних мигдаликів та/або носоглотки. Набряк мигдаликів, язичка – помірний. Можуть збільшуватися підщелепні лімфатичні вузли. Біль в горлі відсутній або незначний. Ускладнення у вигляді міокардиту можуть виникати і при таких формах у пізні терміни. Для такого міокардиту характерним є доброякісний перебіг.
Дифтерія піднебінних мигдаликів, дифтерійний назофарингіт – найчастіша локалізація при цьому ступені тяжкості. Починається гостро, характерним є помірний токсикоз. Хворі скаржаться на загальну слабкість, розбитість, ломоту у тілі, головний біль. Температура тіла зазвичай сягає 38-38,5 °C, але може залишатися і субфебрильною. Біль у горлі часто помірний, не займає провідного місця серед скарг. При огляді виявляється блідість шкіри, незначний ціаноз губ і слизових оболонок; у ротоглотці – характерне фібринозне нашарування на мигдаликах, яке може розповсюджуватися на м'яке піднебіння, язичок та ін. (розповсюджена форма), а також на сусідні анатомічні області (комбінована форма). Процес може мати й однобічний характер. Пальпуються збільшені, дещо болючі підщелепні лімфовузли. Може з'явитися незначний набряк у підщелепній ділянці. Часто ускладнюється міокардитом та/або поліневритом. Іноді виявляється мононеврит у вигляді парезу м'якого піднебіння. Ці ускладнення мають переважно доброякісний характер і наслідків не залишають.
Може зустрічатися при локалізованих формах, але частіше – при розповсюджених і комбінованих. Характерним є гострий початок, висока температура у перші дні. В подальшому можливе її зниження до субфебрильної та/або навіть нормальної на тлі значного погіршення стану. Хворі скаржаться на головний біль, ломоту у м'язах і суглобах, утруднення дихання, безсоння, значну загальну слабкість, відсутність апетиту й іноді – блювання. Біль у горлі нерідко відступає на другий план. Хворого більше турбує відчуття «клубка в горлі», утруднення ковтання. При загальному огляді звертає на себе увагу виразна блідість шкіри, ціаноз губ, носогубного трикутника, нігтьових фаланг. При огляді мигдаликів і глотки спостерігається ціаноз, значно виражений набряк. Нерідко слизову детально оглянути не вдається, тому що вона покрита суцільним брудно-сірим плівчастим нальотом. Мигдалики змикаються, не дозволяючи оглянути глотку. При об'єктивному обстеженні хворого: глухість серцевих тонів, тахікардія, іноді – різна аритмія, брадикардія або навіть ембріокардія (через порушення провідності). Навіть за невеликого фізичного навантаження виникає задишка, яка поступово зникає у спокої. Часто з'являється набряк шиї різної розповсюдженості – від підщелепної ділянки до ключиць і нижче. Збільшені задньошийні та підщелепні лімфовузли. Пропальпувати чітко їх не завжди вдається через набряк підшкірної клітковини. Хвороба швидко прогресує. Знижується артеріальний тиск, задишка зберігається і в спокої. Майже завжди виявляється ранній міокардит із порушеннями провідності, серцевого ритму і проявами недостатності кровообігу. Поліневрит з'являється вже наприкінці першого тижня хвороби. Досить часто приєднується ураження нирок.
Для нього характерні ті ж самі прояви, що і для тяжкої форми, але ці зміни розвиваються надзвичайно швидко. У хворого вже на 1-3 добу від початку хвороби може наступити смерть від інфекційно-токсичного шоку (ІТШ). Особливістю є те, що місцеві прояви іноді значно відстають від загальнотоксичних. Це утруднює діагностику. На слизовій м'якого і твердого піднебіння можуть з'явитися геморагії. Тоді плівки набувають чорного кольору, що є грізною ознакою і свідчить про розвиток ДВЗ-синдрому. Варіантом гіпертоксичного перебігу є геморагічний варіант, що характеризується раннім розвитком ДВЗ-синдрому. Він проявляється геморагічним просочуванням фібринозних плівок, значним набряком шиї, геморагіями на шкірі та крововиливами у різні внутрішні органи.
Ларинготрахеальна дифтерія (або дифтерійний круп) як самостійна форма у дорослих зустрічається досить рідко, як правило, у поєднанні з дифтерією мигдаликів та/або носоглотки. Буває у вигляді локалізованої форми (вражається лише гортань) та розповсюдженої (окрім гортані, уражається трахея і навіть бронхи). При ларинготрахеальній дифтерії загально-інтоксикаційний синдром виражений досить помірно завдяки слабкому всмоктуванню токсину. Тяжкість стану обумовлюється розвитком вираженої гіпоксії внаслідок порушення прохідності дихальних шляхів, обтурації їх плівками. Чим нижчий рівень патологічного процесу (бронхи і навіть бронхіоли), тим більше виражені ознаки гострої дихальної недостатності. Дифтерія гортані має більш легкий перебіг у дорослих, ніж у дітей. Це пов'язано з анатомічними особливостями дитячого віку. Тому класична тріада дифтерійного крупу характерна саме для дітей – осиплий голос, грубий гавкаючий кашель і голосне стенотичне дихання.
Ці прояви можуть бути відсутні у дорослих.
Дифтерійний круп у своєму розвитку проходить послідовно 3 стадії:
У тому випадку, коли ушкоджене усе трахеобронхіальне дерево, клінічні симптоми можуть наростати дуже швидко. З моменту появи перших ознак захворювання до смерті від асфіксії проходить від декількох годин до 2-3 діб. Особливу загрозу являє наявність плівок у трахеї. Руховий неспокій хворого та кашель сприяють відторгненню плівок. «Сівши» на біфуркацію трахеї, вони призводять до раптової смерті.
Паратонзилярний абсцес – запалення в клітковині, розташованій навколо мигдаликів, а також в районі шиї та голови, що виникає внаслідок проникнення до неї інфекції (стрептокок, стафілокок тощо). Часто є ускладненням хронічного тонзиліту.
Захворювання може спровокувати абсцеси навкологлоткового простору, глибокі флегмони шиї, кровотечі з крупних судин шиї, набряк гортані, сепсис, а також запалення оболонок головного мозку (менінгіт).
Гострий середній отит – це гостре запалення повітроносних порожнин середнього вуха. Середні отити бувають катаральними (серозними) або гнійними.
Середній катаральний отит проходить у три стадії, а гнійний – у п'ять.
Причинами хронічного атрофічного риніту можуть бути кліматичні умови, патогенна мікрофлора, недостатній доступ певних речовин з раціоном харчування, травми носа, як ускладнення післяопераційного періоду.
Основними скаргами хворих на хронічний атрофічний риніт є сухість в носі, неприємні відчуття стягування слизової оболонки, утворення кірок, інколи – головний біль, кровотечі з носа. При передній риноскопії виявляється стоншена слизова оболонка, яка має «лаковий» відтінок, може вкриватися жовтувато-зеленуватими кірками і кровоточити. При зловонному атрофічному риніті (озена) хворі скаржаться на різкий гнилісний запах з носа і утворення в носі товстих сухих кірок, які виявляються при риноскопії. Кірки темно-зеленого кольору легко видаляються, з боку слизової оболонки покриті гноєвидним вмістом. Інколи атрофуються носові раковини та кістки, конфігуруючі кістки носа. Спостерігається стійка аносмія.
Хронічний атрофічний фарингіт – захворювання слизової оболонки та тканин глотки, що характеризується тривалим безперервним перебігом.
Факторами, які викликають запальний процес у горлі, є:
Крім того, спровокувати хронічний фарингіт може карієс і захворювання слизової оболонки носа.
Симптоми хронічного фарингіту:
При хронічному гіпертрофічному фарингіті спостерігається скупчення слизу, в процесі відкашлювання якого може починатися блювання.
У хворих на хронічний атрофічний фарингіт спостерігаються ін'єктовані судини і засохлий слиз на стінці глотки.
Спостерігається відносно рідко, переважно в молодому віці, частіше у жінок. Мікобактерії туберкульозу можуть потрапити до носа лімфатичним або кровоносним шляхом. У рідкісних випадках інфекція потрапляє через тріщини слизової оболонки носа. Патоморфологічним субстратом є вузлик або туберкул розміром з просяне зерно, білувато-сірого або жовтого кольору. Мікроскопічно він утворюється за рахунок скупчення дрібних, крупних, гігантських та епітеліоїдних клітин серед тонких сполучнотканинних волокон. Клітинний склад горбика в подальшому зазнає сирнистого переродження. Скупчення таких туберкулів може утворювати інфільтрат у підслизовій тканині, котрий в своєму розвитку набуває характеру продуктивного або ексудативного процесу. Остання форма схильна до некрозу і утворення виразок.
Туберкульозна виразка являє собою поверхнево розташований дефект слизової оболонки, дно якого вкрите грануляційною тканиною; при гіпореактивному стані організму він може стати більш глибоким, з підритими краями. Іноді туберкульозний інфільтрат в його продуктивній формі за виглядом нагадує пухлину. Такий інфільтрат називається туберкуломою. Таким чином, туберкульоз в носі проявляється у вигляді інфільтрату, виразки або туберкуломи.
Розрізняють такі клінічні форми туберкульозу носа:
Найбільш часто туберкульозні ураження спостерігаються на слизовій оболонці передньої частини носової перегородки і передньому кінці нижньої носової раковини, іноді – на середній раковині та на дні носа.
Суб'єктивні симптоми на початковій стадії мало виражені, в міру збільшення інфільтратів хворих турбує затруднення носового дихання. Після розпаду інфільтратів і утворення виразок з'являються виділення, які можуть бути слизово-гнійними або чисто гнійними, іноді – забарвлені кров'ю. Кірки, що утворюються, утруднюють носове дихання і викликають свербіж в носі. Видалення кірок може викликати кровотечу і оголити туберкульозну виразку на слизовій оболонці. Може виникнути перфорація хрящової тканини перетинки носа.
Діагноз не викликає труднощів при наявності інших туберкульозних вогнищ. Його можна підтвердити за допомогою біопсії.
Туберкульоз глотки і порожнини рота зустрічається відносно рідко. Він може бути ізольованим або поєднуватись із туберкульозом гортані. Туберкульозне ураження глотки пов'язане, головним чином, зі зниженням загальної і місцевої опірності організму. При гематогенному шляху розповсюдження виникає міліарна форма туберкульозу. На слизовій оболонці м'якого піднебіння, піднебінних дужок та мигдаликів з'являється висип міліарних горбиків у вигляді сірувато-жовтуватих крапок на фоні помірно набряклої, інфільтрованої, гіперемованої слизової оболонки. Поява висипу супроводжується значним підвищенням температури тіла.
При спутогенному розповсюдженні інфекції поява інфільтратів не супроводжується вираженими запальними змінами. Інфільтрати частіше мають розповсюджений характер, рідше бувають обмеженими. При прогресуванні утворюються виразки. Стадія інфільтрації і висипання міліарних горбиків частіше не супроводжується скаргами з боку хворих. Скарги з'являються у період утворення виразок. Виразки мають нерівні підриті краї і блідо-рожеве забарвлення; їх поверхня може бути вкрита гнійним нальотом, під яким розташоване дно виразки з грануляціями. При несвоєчасному лікуванні виразки зливаються і бувають великих розмірів. Основний суб'єктивний симптом при туберкульозі глотки – значна болючість при ковтанні. При інфільтрації м'якого піднебіння і утворенні дефектів їжа потрапляє до носа, мова стає гугнявою, нерозбірливою. Приєднання вторинної інфекції викликає появу неприємного запаху з рота і погіршує перебіг процесу.
Туберкульоз носоглотки у вигляді виразкового ураження, а також у вигляді туберкуломи, зустрічається рідко. Туберкуломи розташовані зазвичай у ділянці склепіння носоглотки. Вони мають м'яку консистенцію і гладку поверхню. При первинному огляді їх нерідко приймають за аденоїди.
Туберкульоз ротоглотки має різноманітну локалізацію, вражає піднебінні мигдалики, дужки, м'яке піднебіння і задню стінку глотки. Ізольовані ураження піднебінних мигдаликів зустрічаються дуже рідко; частіше вони спостерігаються в комбінації з ураженням інших відділів верхніх дихальних шляхів.
Туберкульозні ураження гортаноглотки зустрічаються рідше всього і зазвичай виникають внаслідок переходу процесу з ротоглотки або зовнішнього кільця гортані. Великий клінічний інтерес являє рідкісна склерозуюча форма туберкульозу глотки. Вона характеризується щільною інфільтрацією, що захоплює всю глотку. Часто процес поширюється на гортань. Слизова оболонка в ділянці інфільтрованих відділів нерізко гіперемована. Звертає на себе увагу значна щільність інфільтрації, що досягає щільності хряща. Ця форма зазвичай зустрічається при мало виражених проявах легеневого процесу. Вона супроводжується неприємними відчуттями в горлі, невеликим болем при ковтанні. Необхідно згадати про можливість утворення в глотці холодних абсцесів (натічників), що зобов'язані своїм виникненням кістковому туберкульозу одного із верхніх шийних хребців. Вони мають вигляд м'якої припухлості на задньо-боковій стінці глотки. Слизова оболонка, що їх вкриває, нормально забарвлена. Це ускладнення туберкульозного спондиліту перебігає безболісно.
Туберкульоз гортані. З усіх відділів верхніх дихальних шляхів частіше при туберкульозі вражається гортань (90-95%). Особливо часто туберкульоз гортані зустрічається у хворих, що виділяють мікобактерії. Гематогенний шлях спостерігається значно рідше, виникаючи, головним чином, при генералізованому процесі. Існує залежність між локалізацією процесу в гортані та шляхом інфікування. Присінок гортані вражається внаслідок гематогенного інфікування, а середній і нижній відділи частіше вражаються спутогенно.
Симптоми туберкульозу гортані різноманітні. При деяких локалізаціях процесу (задня поверхня надгортанника, присінок), обмежених інфільтратах і поверхневих виразках, що не заважають функціям ковтання і голосоутворення, хворі не мають неприємних відчуттів. У зв'язку з можливим безсимптомним початком туберкульозу гортані, необхідний періодичний огляд гортані у всіх хворих з відкритими формами туберкульозу легенів. У більшості випадків симптоми туберкульозу гортані з'являються з раннього періоду хвороби. Хворі скаржаться на сухість, біль в горлі, охриплість. При цьому розрізняють три ступені дисфонії: І – періодична охриплість; II – стійка охриплість; III – афонія. Залежно від вираженості больового синдрому, розрізняють три ступені дисфагії: І – непостійний біль при ковтанні їжі; II – постійний біль, що підсилюється при ковтанні, кашлі, розмові; III – значний постійний біль, що іррадіює в вуха. Дисфонія частіше спостерігається за умови розміщення інфільтрату на голосовій складці, у міжчерпакуватому просторі. Біль при ковтанні характерна для виразок, локалізованих на надгортаннику, черпакувато-надгортанних складках, на задній поверхні черпакуватих хрящів. При локалізації процесу в задніх відділах гортані хворого турбує кашель. У разі розвитку хондроперихондриту також відзначається значна болючість, й у частини хворих може спостерігатись задишка, тому що розвивається гострий стеноз гортані. Ларингоскопічно початкова форма ураження голосових складок проявляється у вигляді гіперемії та інфільтрації її окремих ділянок, переважно в задніх відділах, характерний монохордит. Інфільтрат з часом перетворюється на виразку із блідо-сірим дном. Нерідко виразки на голосових складках розміщуються на їх вільному краї. При цьому голосова складка нагадує лезо пилки. При локалізації туберкульозного процесу в міжчерпакуватому просторі тут також формується інфільтрат (туберкулома), що може досягти великих розмірів, нагадуючи пухлину. При розпаді інфільтратів утворюються глибокі виразки. Туберкульозні інфільтрати складок присінку надають їм подушкоподібної форми. Ураження складок присінку зазвичай розповсюджується і на надгортанник. При гострих ексудативних формах надгортанник різко збільшується і у вигляді пухлини з набряклою слизовою оболонкою нависає над входом в гортань. Гострі ексудативні форми ураження надгортанника швидко прогресують, з'являються виразки, що зливаються. Іноді можливе майже повне руйнування надгортанника. Одночасно з надгортанником, складками присінку, міжчерпакуватим простором уражаються ділянки черпакуватих хрящів, частіше з двох боків, у ділянці яких виникає набряк слизової оболонки з подальшим утворенням виразок і ураженням охрястя та хрящів. Ураження черпакуватих хрящів може супроводжуватись їх нерухомістю, що при двобічному процесі призводить до затруднення дихання.
Сифіліс носа поділяється на вроджений та набутий. Набутий сифіліс може проявлятись у всіх трьох періодах: первинному, вторинному та третинному. Найбільше практичне значення має сифіліс у третинному періоді.
Збудником сифілісу є бліда трепонема. Сифіліс носа у первинному періоді (6-7 тиждень) проявляється твердим шанкером. Первинний екстрагенітальний шанкр зустрічається у 5% випадків від усіх випадків захворювання, а із цих 5% тільки 1% припадає на первинний сифіліс носа. Інфікування відбувається, головним чином, шляхом пальцевого переносу інфекції при колупанні в носі, тому основною локалізацією шанкра є вестибулярний відділ носа.
Зміни, що виникають у місці інвазії збудника, є, як правило, однобічними. Спочатку зміни мають гострий запальний характер: болюча припухлість у ділянці вестибулярного відділу носа на рівні передньо-нижнього відділу носової перетинки. Пізніше утворюється виразка із припіднятими краями, щільним дном, неболюча при пальпації. Через кілька днів виникає реґіонарна аденопатія.
Сифіліс носа у вторинному періоді проявляється стійким двостороннім катаральним нежитем, болючими мокнучими тріщинами шкіри у ділянці вестибулярного відділу носа, що погано піддаються лікуванню. Сифілітичні зміни слизової носа у цьому періоді зустрічаються рідко, проте ці зміни можуть спостерігатись на слизовій оболонці ротової порожнини та глотки, де вони оточені дифузною еритемою.
Сифіліс носа у третинному періоді виникає у 5-7% випадків, через 3-4 роки у хворих, які не отримали повноцінного лікування. Інколи назальні форми третинного сифілісу можуть виникати через 1-2 роки після первинного зараження, або через 20 років після нього. Третинний сифіліс характеризується ураженням шкіри, слизової оболонки, внутрішніх органів (найчастіше – сифілітичний аортит) кісток (частіше – носа), нервової системи (нейросифіліс).
Діагноз встановлюється на підставі аналізу даних епіданамнезу, характерних клінічних, патологоанатомічних змін, а також за допомогою серологічних реакцій Вассермана, Кана, Закса-Вітебського, реакції імунофлюоресценції.
Медикаментозний риніт – це хронічне захворювання, яке виникає при частому використанні судинозвужувальних препаратів для усунення набряку слизової оболонки носа, а також нейролептиків, транквілізаторів, ліків для зниження АТ, наркотичних і алкогольних засобів.
Медикаментозний риніт відноситься до хронічних неалергійних захворювань і виникає при використанні ліків, які викликають вазоконстрикцію у слизовій оболонці носа. У виникненні даного захворювання бере участь ціла низка факторів.
Постійний прийом найчастіше судинозвужувальних препаратів призводить до того, що виникає залежність і з припиненням введення ліків виникає синдром відміни: носові раковини збільшуються в обсязі, утруднюється дихання, знижується нюх. В результаті у людини порушується сон, з'являється легке занепокоєння і головні болі, іноді виникають невеликі носові кровотечі. Сьогодні поняття «медикаментозний риніт» включає в себе кілька станів різної етіології. Риніт, що виникає в результаті тривалого використання симпатоміметиків, часто викликає виражену закладеність носа і нежить. Стан нормалізується через один-три тижні після припинення використання препарату.
Захворювання найчастіше проявляється утрудненням носового дихання, набряком і гіперемією слизової, світлими виділеннями з носової порожнини, тому найпершою дією для усунення захворювання буде відміна лікарського препарату, який є джерелом проблеми, і адекватне лікування основного захворювання.
Поліп середнього вуха – продукт проліферативного росту, що є ускладненням частіше хронічних середніх отитів. Найчастіше поліпи супроводжують хронічні епітимпаноантральні гнійні середні отити, рідше – хронічні туботимпанальні гнійні середні отити.
Поліпи можуть бути різних розмірів, аж до таких, що обтурують зовнішній слуховий хід. У цих випадках вони можуть сприяти затримці гнійного ексудату в порожнинах середнього вуха і збільшувати небезпеку виникнення ускладнень.
Отоскопічно виявляється наявність новоутворення рожевого кольору, округло-довгастої форми, еластичної консистенції, що виходить у слуховий хід через перфорацію барабанної перетинки.
Аудіометрично визначається порушення слуху за рахунок переважно кондуктивного компоненту. Рентгенологічно (при рентгенографії скроневих кісток за Шюллером) визначається порушення пневматизації коміркової системи соскоподібних відростків, можлива припухлість задньо-верхньої стінки слухового ходу, що свідчить про наявність деструкції латеральної стінки аттика.
Гемобластози – злоякісні новоутворення, що розвиваються із клітин кровотворної тканини. Умовно вони поділяються на 2 групи:
Геморагічний синдром проявляється крововиливами в шкіру (петехіальні висипи), слизові оболонки. Печінка, селезінка, лімфатичні вузли збільшені. Відзначаються зміни в кістках. Тіла хребців значно сплощені. Доволі часто виникають крововиливи у сітківку, що призводить до втрати зору. Можливі лейкозні інфільтрати та крововиливи в тканини мозку, а у 25% хворих, переважно у дітей, розвивається лейкозний менінгіт.
Картина крові. На початку захворювання – лейкоцитоз або лейкопенія з поодинокими бластами, помірно виражена анемія. Для лейкемічних мієлобластів характерними є помірні розміри, великі круглі ядра з ніжкосітчастою структурою хроматину. У ядрі містяться 3-4 нуклеоли. Цитоплазма вузька, блакитного кольору, з наявністю ніжної азурофільної зернистості. Цитохімічно визначається позитивна реакція на пероксидазу, ліпіди із суданом чорним, кислу фосфатазу, на глікоген. У розгорнутій стадії виявляється характерна ознака гострого лейкозу – лейкемічне зіяння, коли в периферичній крові переважають пухлинні мієлобласти та зрілі сегментоядерні клітини. Незрілі гранулоцити – промієлоцити, мієлоцити, метамієлоцити, як правило, відсутні. Кількість еритроцитів зменшується до 2,0-1,0 Т/л, тромбоцитопенія – до 20 Г/л і менше. ШОЕ різко збільшена.
Синдромно орієнтована оториноларингологія у загальній лікарській практиці. Діагностика та раціональна фармакотерапія Д.м.н., професор Попович В.І.
Запрошуємо переглянути запис прямого ефіру на тему "Закладеність носа"
Необґрунтований антибіотик при риносинуситі. Як запобігти?
Алергічний риніт у дітей. Проблема, що не дає дитині нормально розвиватись
Лідерська програма для лікарів MEDFUTURE
Розповсюдженість алергічного риніту. Клінічні рекомендації EPOS-2020 та ARIA-2019. ARIA-2019 та EPOS-2020: лікування. Ступені тяжкості перебігу АР. Принцип ступеневого підходу до лікування АР. ARIA-2019 та EPOS-2020: основні проблеми.
Інформація, опублікована на даному сайті, орієнтована на загальне ознайомлення та жодним чином не може бути використана в якості медичних, практичних або комерційних рекомендацій. У зв’язку з цим, Сайт «Школи доказової медицини» не несе жодної відповідальності за негативні наслідки, отримані через використання матеріалів, викладених на даному сайті. Документація з фармацевтичних продуктів не є рекламою та не призначена для того, щоб використовувати її замість консультації з кваліфікованими фахівцями в галузі медицини та інших галузях. Документація з фармацевтичних продуктів надається за вашою згодою відповідно до вимог ч.ч. 1, 2 ст. 15 Закону України «Про захист прав споживачів» від 12.05.1991 р. № 1023-XII. Якщо вам потрібна консультація з конкретного питання, пов’язаного зі здоров’ям, необхідно звернутися до фахівців- професіоналів.
Продовжуючи своє перебування на сайті, ви підтверджуєте свою згоду на дистанційне отримання інформації про лікарські та косметичні засоби (включаючи інформацію про рецептурні лікарські засоби) на підставі вимог ч.ч. 1, 2 ст. 15 Закону України «Про захист прав споживачів» від 12.05.1991 р. № 1023-XII.
Уся інформація, яка міститься на даному сайті, подана з освітньою метою виключно для медичних та фармацевтичних працівників і не замінює консультації лікаря.

