Кровотечі (кровоточивість) – клінічний синдром, що проявляється самовільним виділенням крові з ЛОР-органів. Кровотечі ЛОР-органів являють собою збірну групу захворювань, які спричиняють різні чинники, але поєднані на основі спільності клініки. У рамках синдрому кровоточивості розрізняють:
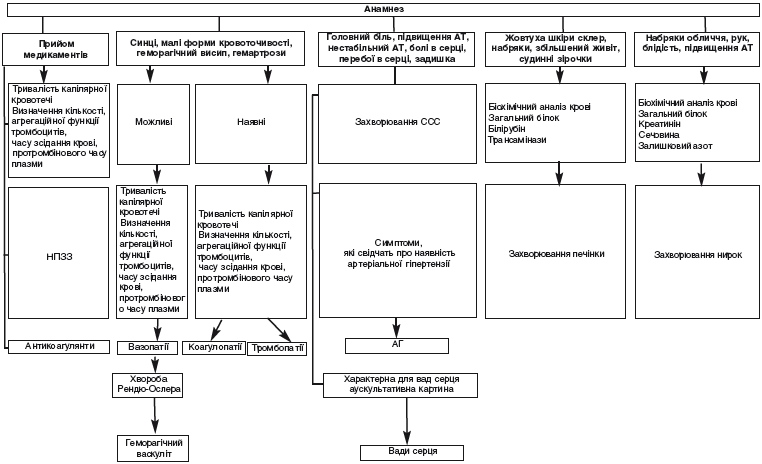
Враховуючи генез, геморагічні діатези прийнято ділити на три групи:
Такий поділ є відносним, бо в багатьох випадках розлади гемостазу можуть бути зумовлені комбінацією вказаних механізмів.
Коагулопатії, тромбоцитопенії та вазопатії відрізняються клінічною картиною і перебігом процесу. Різною є також лікувальна тактика при цих захворюваннях.
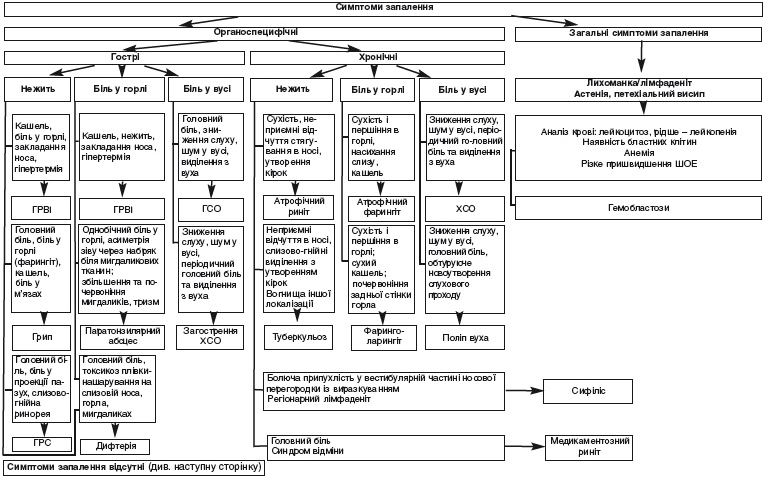
Кровотечі (кровоточивість) – частий клінічний синдром, що проявляється самовільним виділенням крові з ЛОР-органів. Пацієнти з кровотечею складають близько 10% від загальної кількості хворих, госпіталізованих у ЛОР-відділення.
Кровотечі ЛОР-органів являють собою збірну групу захворювань, які спричиняють різні чинники, але поєднані на основі спільної клініки. Найчастіше кровотеча супроводжує травми і запальні захворювання ЛОР-органів, може бути викликана захворюваннями судин і системи крові. Характеризується витіканням крові каплями або цівкою і стіканням її назовні або в просвіт ЛОР-органів. Може супроводжуватися шумом у вухах і запамороченням. Рясні рецидивуючі кровотечі викликають різке падіння артеріального тиску, почастішання пульсу, загальну слабкість, можуть являти загрозу для життя.
Джерелом кровотеч можуть бути як дрібні судини мікроциркуляторного русла, так і великі судини. Через судини великого діаметру кровотеча часто буває масивною і може становити серйозну загрозу для життя хворої людини. Такі кровотечі практично ніколи не зупиняються самостійно.
Симптоми кровотечі поділяються на три групи:
У одних пацієнтів кровотеча починається раптово, в інших кровотечі може передувати запаморочення, шум у вухах, головний біль.
Крововтрату при будь-якій кровотечі оцінюють наступним чином:
При незначній крововтраті патологічні симптоми, як правило, не визначаються. Деякі пацієнти можуть відчувати запаморочення від одного тільки вигляду крові. Також при легкій крововтраті хворі скаржаться на запаморочення, шум у вухах, спрагу, загальну слабкість, сильне серцебиття. У деяких випадках шкіра пацієнта може стати дещо блідою. Крововтрата середнього ступеня тяжкості супроводжується вираженим запамороченням, падінням артеріального тиску, акроціанозом, тахікардією і задишкою. При важкій крововтраті розвивається геморагічний шок. Пацієнт загальмований, можлива втрата свідомості. Під час огляду виявляють ниткоподібний пульс, виражену тахікардію, різке падіння артеріального тиску.
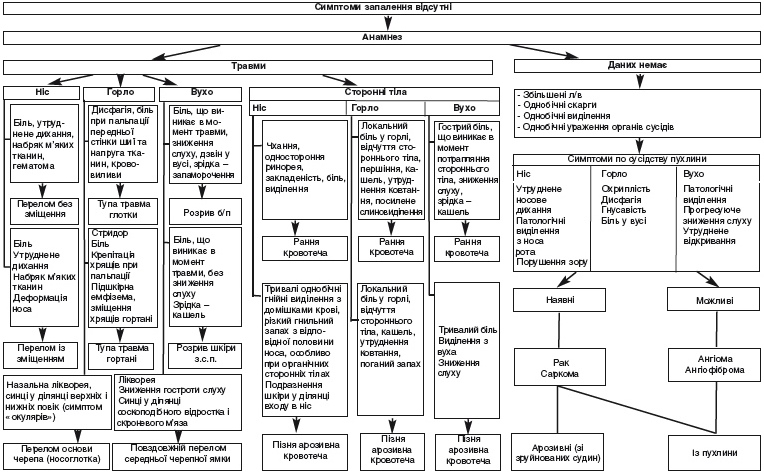
Для виявлення і локалізації джерела кровотечі проводиться огляд пацієнта і огляд ЛОР-органів. У деяких випадках при легеневих і шлункових кровотечах кров затікає у порожнину глотки, носа чи через слухову трубу у вухо і симулює кровотечу з ЛОР-органів.
Первинна диференціальна діагностика ґрунтується на даних зовнішнього огляду пацієнта. При носових кровотечах із ЛОР-органів кров темно-червона, характерною ознакою кровотеч з горла і стравоходу є домішки слини в крові. Кров із шлунка має коричневий (кавовий) колір без пухирців повітря. Кров, що виділяється з легенів, має світло-червоний колір, піниста, довго не зсідається.
Необхідно враховувати, що виражена кровотеча із ЛОР-органів може супроводжуватися кривавою блювотою з темною кров'ю. Причиною блювоти в цьому випадку стає заковтування крові, що стікає по глотці у травний тракт.
Для оцінки крововтрати і виявлення основного захворювання, яке викликало носову кровотечу, проводяться додаткові дослідження. Обсяг крововтрати оцінюють за результатами загального аналізу крові та коагулограми. Тактика подальшого обстеження визначається симптомами основного захворювання.
Виділяють загальні та місцеві причини кровотеч із ЛОР-органів.
Найчастішою причиною кровотеч із ЛОР-органів є носові кровотечі.
Причиною цього є особливості будови судинної мережі носової порожнини. Залежно від того, в якому відділі носової порожнини локалізується джерело крововтрати, розрізняють два види носових кровотеч – передні та задні.
Джерелом передніх носових кровотеч у 90-95% випадків є багата мережа кровоносних судин у передньонижньому відділі носової перетинки, так званій зоні Кісельбаха. У цій зоні розташована велика кількість дрібних судин, вкритих тонкою слизовою оболонкою, практично позбавленою підслизового шару. Передні носові кровотечі дуже рідко бувають причиною масивної крововтрати, і вони, як правило, не загрожують життю пацієнта. Такі кровотечі найчастіше зупиняються самостійно.
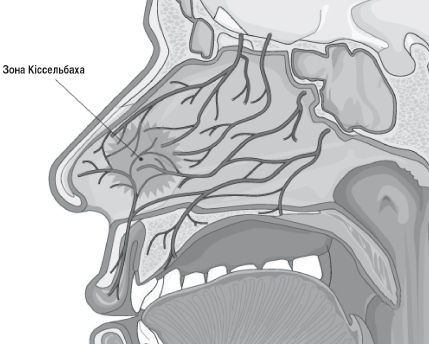
Малюнок. Сплетіння дрібних кровоносних судин у передньо-нижньому відділі хрящової перетинки носа (Kisselbach's area (plexus, triangle)).
Система гемостазу розглядається як трикомпонентна система:
Ці компоненти між собою взаємозв'язані, у них чітко функціонують механізми позитивного і негативного зворотнього зв'язку. Особливо тісно зв'язані між собою інтима судин і тромбоцити, у зв'язку з чим виникло поняття судинно-тромбоцитарний гемостаз, або первинний гемостаз. Судини і тромбоцити відіграють основну роль у початковій фазі гемостазу, тобто в зупинці кровотечі в зоні мікроциркуляції. Утворення фібринового згустка відбувається дещо пізніше, і тому характеризується як вторинний коагуляційний гемостаз.
Враховуючи генез, порушення системи гемостазу прийнято ділити на три групи:
Такий поділ є відносним, бо у багатьох випадках розлади гемостазу можуть бути зумовлені комбінацією вказаних механізмів.
Коагулопатії, тромбоцитопенії та вазопатії відрізняються клінічною картиною і перебігом процесу. Різною є також лікувальна тактика при цих захворюваннях.
Лабораторне обстеження починається з проведення кількох простих скринінгових тестів, які можуть бути виконані в кожній лабораторії.
| Кількість тромбоцитів | Час кровотечі | Час зсідання крові | Активований тромбопластичний час | Протромбіновий час плазми | Тромбіновий час | Можлива патологія гемостазу |
|---|---|---|---|---|---|---|
| ЗН | П | Н | Н | Н | Н | Тромбоцитопенія |
| Н | П або Н | Н | Н | Н | Н | Тромбоцитопенія |
Знижена кількість тромбоцитів і продовжений час кровотечі характерні для тромбоцитопенії. Нормальна кількість тромбоцитів і продовжений час кровотечі спостерігається при деяких видах тромбоцитопатій. Усі інші скринінгові методики не виявляють відхилень від норми. У таких випадках з метою уточнення діагнозу проводяться ряд додаткових досліджень показників тромбоцитарного або коагуляційного гемостазу.
Дослідження тривалості капілярної кровотечі. Щоб визначити час кровотечі, застосовують методи Дуке, Айві або метод Борхгревінка-Ваалера.
Проба Дуке: після проколу долькі вуха на глибину 3,5-4 мм час кровотечі у нормі становить 3-5 хв.
Проба Борхгревінка-Ваалера: на фоні штучно створеного венозного стазу (40 мм рт. ст.) на долонній поверхні передпліччя роблять надрізи довжиною 8-10 мм і глибиною 1 мм. У нормі час кровотечі – до 10 хв. При проведенні проби Айві (в умовах венозного стазу наносять ланцетом прокол глибиною 3 мм) норма часу кровотечі становить 8 хв. Два останні методи є більш чутливими, але в практичній медицині найчастіше застосовують метод Дуке.
Здовження часу кровотечі характерне для усіх форм тромбоцитопенії, а також для деяких тромбоцитопатій. Особливо тривалий час кровотечі при хворобі Віллебранда, спадковій афібриногенемії, у фазі гіпокоагуляції гострих форм синдрому дисемінованого внутрішньосудинного зсідання крові. Продовження часу кровотечі буває також при передозуванні антикоагулянтів.
Однак слід відзначити, що в деяких випадках порушення судинно-тромбоцитарного гемостазу згадані проби можуть істотно не відрізнятись від нормальних величин.
Визначення кількості тромбоцитів. Найбільш точним є безпосередній підрахунок тромбоцитів крові за допомогою автоматичного лічильника або у камері з використанням фазово-контрастної приставки.
Поширений метод підрахунку тромбоцитів у мазку крові на певну кількість еритроцитів із наступним перерахунком на 1 л крові (метод Фоніо) є менш точним. Межі коливання числа тромбоцитів у здорових людей 150x109-450x109/л (Е.П. Іванов, 1983, 1991). За даними В.В. Соколова, І.А. Грибової (1972), їх кількість у нормі становить 180x109-320x109/л.
Гіпертромбоцитоз спостерігається у початкових стадіях мієлопроліферативних процесів, після спленектомії, кровотечі, операцій, а також при деяких злоякісних пухлинних і запальних процесах (ревматизм, виразковий коліт, туберкульоз тощо). Перехідне збільшення вмісту тромбоцитів може спостерігатись після тяжкого фізичного навантаження.
Кількість тромбоцитів зменшується при тромбоцитопеніях різного генезу, синдромі дисемінованого внутрішньосудинного зсідання крові, спленомегалії, деяких вірусних і бактеріальних інфекціях, захворюваннях печінки, уремії, серцевій недостатності, гіпер- та гіпотиреозі, при «синіх» вроджених вадах серця і після прийому ряду медикаментів.
Дослідження агрегаційної функції тромбоцитів. Простим і доступним для проведення у будь-якій лабораторії є якісний метод – візуальне визначення наявності або відсутності агрегатів тромбоцитів при перемішуванні плазми, що містить тромбоцити, зі стимуляторами агрегації (АДФ, адреналіном, тромбіном, колагеном, арахідоновою кислотою, ристоміцину сульфатом). Застосовується також кількісний фотометричний метод з графічною реєстрацією процесу за допомогою агрегометра. Вивчається швидкість і ступінь зменшення оптичної щільності плазми, що містить тромбоцити, при змішуванні із згаданими вище агрегуючими агентами. Таким чином, можна виявити зворотню і незворотню агрегацію тромбоцитів. При дії адреналіну і малих концентрацій АДФ агрегаційна крива має типовий двофазний характер. Перша хвиля віддзеркалює безпосередній вплив агоніста на тромбоцити, а друга хвиля виникає в результаті реакції звільнення з щільних гранул тромбоцитів адреналіну, АДФ, тромбоксану. Відсутність другої хвилі агрегації вказує на порушення «реакції звільнення» або на наявність дефекту пулу нагромадження. Паралельне застосування різних агоністів допомагає в діагностиці окремих функціональних розладів тромбоцитів.
Значне підвищення АДФ-агрегації тромбоцитів і ослаблення процесу фізіологічної дезагрегації може спостерігатись при захворюваннях з підвищеним тромбогенним ризиком (атеросклероз, цукровий діабет, гіперліпідемія, порушення кровообігу та ін.), тромбоцитозах, а також при гемолізі. Деяке підвищення агрегації тромбоцитів відмічається, як правило, під впливом нікотину і гепарину.
Порушення або відсутність агрегації тромбоцитів спостерігаються при спадкових і набутих тромбоцитопатіях (захворювання крові, печінки, уремія), після прийому ацетилсаліцилової кислоти, а також при гіпертиреозі, синдромі дисемінованого внутрішньосудинного зсідання крові.
До широкої клінічної практики входить ряд базисних методик, що характеризують функціональний стан системи зсідання крові в цілому. До них належать деякі пробіркові методики та апаратні методи з графічною реєстрацією процесу коагуляції.
До найчастіше застосовуваних методик належить визначення часу зсідання крові. Описано багато методів, однак найбільш відповідає фізіологічним умовам і найзручніший для експрес-діагностики є уніфікований метод визначення часу зсідання крові за Лі-Уайтом (норма – 5-10 хв.). Цей метод характеризує загальну коагуляційну активність крові. Прискорення часу зсідання крові спостерігається при підвищеній коагуляційній активності її, що буває в післяпологовому періоді, при ряді патологічних процесів (обширні операції, опіки, численні переломи), як захисна реакція при кровотечах, обумовлених порушеннями цілісності судин, а також у фазі гіперкоагуляції ДВЗ-синдрому. Продовження часу зсідання крові відмічається при дефіциті одного або кількох прокоагулянтів – спадкові та набуті коагулопатії (значний дефіцит факторів V, VIII, IX, X, XI зсідання крові), наявність у крові інгібіторів прокоагулянтів, передозування гепарину.
Повна відсутність зсідання крові спостерігається при вродженій афібриногенемії, фазі гіпокоагуляції гострих форм синдрому дисемінованого внутрішньосудинного зсідання крові.
Завдяки простоті, доступності й швидкості виконання цей тест рекомендується також в ургентних випадках (післяопераційні та післяпологові кровотечі), для з'ясування генезу кровотечі (порушення цілісності стінки судин, коагулопатія). Його застосовують для контролю при лікуванні гепарином.
Як правило, цей тест дозволяє виявити лише істотні порушення зсідання крові. Так, час зсідання крові за Лі-Уайтом у хворих на гемофілію продовжується тільки при зниженні концентрації факторів VIII або IX нижче 10%. У зв'язку з цим для оцінки загальної коагуляційної активності крові рекомендується застосовувати стандартизовані методики.
Для характеристики зовнішнього механізму утворення протромбіназної активності і факторів протромбінового комплексу у широкій клінічній практиці застосовують визначення протромбінового часу плазми. При нормальному вмісті фібриногену протромбіновий час плазми відображає рівень факторів протромбінового комплексу (II, V, VII, X). У лабораторній практиці застосовують декілька методик (методи Квіка, Туголукова, Лемана). Найчастіше застосовують метод Квіка (норма 12-15 с, залежно від активності тромбопластину). У деяких лабораторіях шляхом складання арифметичної пропорції розраховують протромбіновий індекс (норма 100% ± 5%), однак користування показниками протромбінового часу є більш точним.
Скорочення протромбінового часу (високий протромбіновий індекс) спостерігається при високому рівні згаданих прокоагулянтів у плазмі хворого. Слід відзначити, що цей тест не відображає сумарної коагуляційної активності крові, тому використовувати його для оцінки тромбогенної небезпеки не варто.
Подовження протромбінового часу (низький протромбіновий індекс) спостерігається при дефіциті одного (спадкові коагулопатії) або декількох із згаданих прокоагулянтів (набуті коагулопатії). Протромбіновий час подовжений при ураженнях паренхіми печінки, порушеннях засвоєння вітаміну К в кишечнику (механічна жовтяниця, дисбактеріоз, геморагічна хвороба новонароджених), при лікуванні антикоагулянтами дикумаринової групи, а також при системному амілоїдозі і синдромі дисемінованого внутрішньосудинного зсідання крові (набутий дефіцит антикоагулянтів протромбінового комплексу). Широко застосовують цей тест для контролю при лікуванні антикоагулянтами дикумаринової групи.
У диференціальній діагностиці тромбоцитопеній та коагулопатій суттєве значення має характер геморагічних проявів.
Для патології мегакаріоцитарного апарату характерне виникнення на шкірі хворих дрібноточкових петехій та невеликих синяків, спонтанна кровоточивість зі слизових оболонок (носові кровотечі, кровотечі з ясен), а у жінок – рясні і тривалі менструації. Це – так званий «тромбоцитопенічний» або «мікроциркуляторний» тип кровоточивості.
Найчастішими проявами коагулопатій є виникнення обширних гематом, крововиливи в суглоби, тривалі кровотечі після порізів, травм, екстракції зуба, оперативного втручання. Такий тип кровоточивості відомий під назвою «гематомний».
Синдромно орієнтована оториноларингологія у загальній лікарській практиці. Діагностика та раціональна фармакотерапія Д.м.н., професор Попович В.І.
Запрошуємо переглянути запис прямого ефіру на тему "Запалення як мета комплексної терапії хронічних захворювань верхніх дихальних шляхів"
Науково-практичний кейс-марафон SHDM.SCHOOL
SHDM.FORUM'24: головна подія року!
Розповсюдженість алергічного риніту. Клінічні рекомендації EPOS-2020 та ARIA-2019. ARIA-2019 та EPOS-2020: лікування. Ступені тяжкості перебігу АР. Принцип ступеневого підходу до лікування АР. ARIA-2019 та EPOS-2020: основні проблеми.
Інформація, опублікована на даному сайті, орієнтована на загальне ознайомлення та жодним чином не може бути використана в якості медичних, практичних або комерційних рекомендацій. У зв’язку з цим, Сайт «Школи доказової медицини» не несе жодної відповідальності за негативні наслідки, отримані через використання матеріалів, викладених на даному сайті. Документація з фармацевтичних продуктів не є рекламою та не призначена для того, щоб використовувати її замість консультації з кваліфікованими фахівцями в галузі медицини та інших галузях. Документація з фармацевтичних продуктів надається за вашою згодою відповідно до вимог ч.ч. 1, 2 ст. 15 Закону України «Про захист прав споживачів» від 12.05.1991 р. № 1023-XII. Якщо вам потрібна консультація з конкретного питання, пов’язаного зі здоров’ям, необхідно звернутися до фахівців- професіоналів.
Продовжуючи своє перебування на сайті, ви підтверджуєте свою згоду на дистанційне отримання інформації про лікарські та косметичні засоби (включаючи інформацію про рецептурні лікарські засоби) на підставі вимог ч.ч. 1, 2 ст. 15 Закону України «Про захист прав споживачів» від 12.05.1991 р. № 1023-XII.
Уся інформація, яка міститься на даному сайті, подана з освітньою метою виключно для медичних та фармацевтичних працівників і не замінює консультації лікаря.

