Паратонзиліт – запалення навколомигдаликової клітковини, що виникає, у більшості випадків, внаслідок проникнення інфекції за межі її капсули під час або після перенесеного тонзиліту.
Частота виникнення даного захворювання – 10-15 випадків на 10000 населення.
Розвивається паратонзиліт у хворих з гострим тонзилітом або хронічним тонзилітом в стадії декомпенсації.
Збудниками паратонзиліту найчастіше бувають стрептококи та стафілококи, інколи – пневмококи, кишкова паличка і навіть анаероби.
Найчастіше виникає паратонзиліт у осіб молодого віку – 15-30 років. У дітей до 10 років і осіб старших 40 років паратонзиліт виникає дуже рідко. Найчастіший шлях проникнення інфекції – тонзилогенний, як правило, з верхнього полюсу мигдалика або додаткової часточки, на рівні якої паратонзилярна клітковина більш пухка, а капсула мигдалика – тонка. Можливий гематогенний та лімфогенний шлях проникнення інфекції у паратонзилярну клітковину. Інколи паратонзиліт має травматичне, одонтогенне або отогенне походження при інтактному мигдалику.
Виникає гіперемія судин у паратонзилярній клітковині, порушується їхня проникливість, розвивається набряк та дрібноклітинна інфільтрація тканин. Всмоктування продуктів розпаду бактерій та їхніх токсинів призводить до розвитку інтоксикаційного синдрому. Подразнення нервових рецепторів продуктами обміну сприяє виникненню болю, порушення з боку центральної та вегетативної нервової системи.
Переважно це є однобічні процеси, але іноді вони розвиваються з двох боків. Залежно від локалізації розрізняють передній, або передньо-верхній (супратонзилярний), задній, нижній та зовнішній або бічний паратонзиліти.
При передньому паратонзиліті процес локалізується між мигдаликом та верхньою частиною передньої піднебінної дужки.
Задній паратонзиліт розвивається у клітковині між мигдаликом та задньою піднебінною дужкою.
Нижній паратонзиліт локалізується у ділянці, яка прилягає до нижнього полюсу мигдалика й кореня язика.
Зовнішній паратонзиліт зустрічається рідше і відноситься до більш складних форм паратонзиліту. Він локалізується у зовнішньому відділі паратонзилярної клітковини.
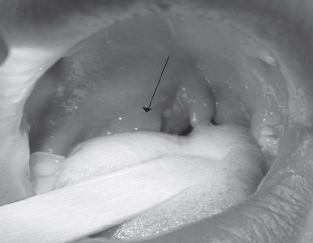
Початок захворювання – гострий. Зазвичай відзначається лихоманка, озноб, загальна інтоксикація. Температура тіла сягає високих показників. Пацієнтів турбує виражений біль у горлі, який посилюється при ковтанні та іррадіює у вухо або зуби. Порушується ковтання, з'являється неприємний запах з рота. Характерним симптомом є тризм жувальних м'язів, що ускладнює огляд порожнини рота і глотки та гіперсалівація. Голос стає гугнявим. У пацієнтів відзначається вимушене положення голови з нахилом вперед й у хворий бік. Підщелепні лімфатичні вузли збільшуються і стають болючими при пальпації. Зазвичай підвищується ШОЕ, відзначається лейкоцитоз.
Фарингоскопічна картина залежить від локалізації запальних змін.
При передньоверхньому паратонзиліті піднебінний мигдалик зміщений донизу і дозаду, прикритий передньою піднебінною дужкою. Остання, в свою чергу, різко гіперемована та інфільтрована, набрякла, випнута допереду. Відзначається асиметрія м'якого піднебіння, зміщення язичка у протилежний бік. Рухомість м'якого піднебіння різко обмежена.
Задній паратонзиліт характеризується різко потовщеною (до розмірів мізинця), гіперемованою, інфільтрованою, набряклою задньою піднебінною дужкою. Ці зміни поширюються на прилеглу частину м'якого піднебіння і язичок, інколи можуть поширюватися на зовнішнє кільце гортані. Піднебінний мигдалик не змінений, відтиснутий допереду. Передня піднебінна дужка інтактна. Тризм незначний.
При нижньому паратонзиліті відзначається набряк та гіперемія нижнього відділу передньої піднебінної дужки, кореня та бокової поверхні язика. Інколи відзначається колатеральний набряк язикової поверхні надгортанника.
Зовнішній паратонзиліт розташовується у зовнішньому відділі паратонзилярної клітковини.
Інколи клінічна картина при паратонзиліті має дещо своєрідний характер, який відрізняється від класичного. У такому випадку говорять про підгострий паратонзиліт. Початок захворювання повільний, супроводжується нерізким болем у глотці, субфебрильною температурою тіла. Запальні явища при фарингоскопії менше виражені. Протягом 3-4 тижнів у навколомигдаликовій клітковині формується паратонзилярний абсцес. Спостерігаються ситуації, коли після розкриття абсцесу на фоні інтенсивної терапії продовжується дренування гною з гнояка протягом 5-7 тижнів.
Зустрічається окрема форма паратонзиліту, а саме паратонзиліт, який часто рецидивує. Даний діагноз виставляють у тому випадку, коли він повторюється 4-6 разів протягом 1-2 місяців.
Хронічний паратонзиліт характеризується скаргами пацієнта на загальну слабкість, швидку втомлюваність, нерізкий біль у горлі з одного боку, відчуття тиску у ділянці мигдалика, незручність під час ковтання.
При фарингоскопії, поряд із звичайними симптомами хронічного тонзиліту, виявляють незначну асиметрію зіва, піднебінний мигдалик на боці ураження збільшений у розмірах і дещо випнутий до серединної лінії разом із піднебінною дужкою. На боці наявного паратонзиліту відзначається більш виражена гіперемія слизової оболонки. У частини хворих із крипт піднебінного мигдалика при натисканні дренується густий гній. На боці ураження відзначається реґіонарний лімфаденіт.
Щоденно проводиться загальний огляд ЛОР-органів, у тому числі фарингоскопія.
Лабораторні методи діагностики включають загальний аналіз крові з формулою та загальний аналіз сечі.
Лікування пацієнтів з паратонзилітом проводиться у стаціонарі, й триває переважно 3-5 днів.
Загальне лікування: антибактеріальна терапія (пеніциліни, пеніциліни, захищені клавулановою кислотою, цефалоспорини І і ІІІ покоління, макроліди); гіпосенсибілізуючі засоби; вітаміни групи В і С; симптоматичні засоби (анальгетики, протигарячкові, серцеві та ін.). З метою підвищення загального та місцевого імунітету – імудон.
Місцеве лікування включає полоскання глотки дезінфікуючими теплими розчинами: фурацилін, гівалекс, хлорофіліпт, настій шавлії, ромашки. Призначаються місцево аерозольні антисептики: гексаспрей, ангіноваг, пастилки та таблетки для розсмоктування – лісобакт, декатилен, гексаліз тощо.
Пацієнтам рекомендується дієта: рідка, вітамінізована, легкозасвоювана, переважно молочно-рослинна, не подразнююча, рекомендоване рясне пиття.
Кінцевим очікуваним результатом лікування є нормалізація загального стану, температури тіла, зникнення запальних явищ у глотці, нормалізація показників крові.
При несвоєчасному зверненні пацієнта або неадекватному лікуванні можливий розвиток паратонзилярного абсцесу, флегмони шиї, тонзилогенного медіастиніту, тонзилогенного сепсису. У випадку розвитку ускладнень проводиться рентгенографія грудної клітини, трахеостомія, інтенсивна терапія – введення протинабрякових засобів.
Після одужання пацієнтам рекомендується диспансерне спостереження у оториноларинголога – 1 раз на 6 місяців.
Синдромно орієнтована оториноларингологія у загальній лікарській практиці. Діагностика та раціональна фармакотерапія Д.м.н., професор Попович В.І.
Запрошуємо переглянути запис прямого ефіру на тему "Запалення як мета комплексної терапії хронічних захворювань верхніх дихальних шляхів"
Науково-практичний кейс-марафон SHDM.SCHOOL
SHDM.FORUM'24: головна подія року!
Розповсюдженість алергічного риніту. Клінічні рекомендації EPOS-2020 та ARIA-2019. ARIA-2019 та EPOS-2020: лікування. Ступені тяжкості перебігу АР. Принцип ступеневого підходу до лікування АР. ARIA-2019 та EPOS-2020: основні проблеми.
Інформація, опублікована на даному сайті, орієнтована на загальне ознайомлення та жодним чином не може бути використана в якості медичних, практичних або комерційних рекомендацій. У зв’язку з цим, Сайт «Школи доказової медицини» не несе жодної відповідальності за негативні наслідки, отримані через використання матеріалів, викладених на даному сайті. Документація з фармацевтичних продуктів не є рекламою та не призначена для того, щоб використовувати її замість консультації з кваліфікованими фахівцями в галузі медицини та інших галузях. Документація з фармацевтичних продуктів надається за вашою згодою відповідно до вимог ч.ч. 1, 2 ст. 15 Закону України «Про захист прав споживачів» від 12.05.1991 р. № 1023-XII. Якщо вам потрібна консультація з конкретного питання, пов’язаного зі здоров’ям, необхідно звернутися до фахівців- професіоналів.
Продовжуючи своє перебування на сайті, ви підтверджуєте свою згоду на дистанційне отримання інформації про лікарські та косметичні засоби (включаючи інформацію про рецептурні лікарські засоби) на підставі вимог ч.ч. 1, 2 ст. 15 Закону України «Про захист прав споживачів» від 12.05.1991 р. № 1023-XII.
Уся інформація, яка міститься на даному сайті, подана з освітньою метою виключно для медичних та фармацевтичних працівників і не замінює консультації лікаря.

